Faq
-
 Cos’è esattamente la Displasia Evolutiva dell’Anca?
Cos’è esattamente la Displasia Evolutiva dell’Anca?
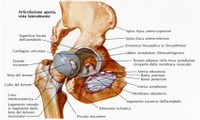 Si tratta di un insieme di anomalie sia della conformazione dell’articolazione dell’anca (ovvero l’acetabolo sul versante del bacino e la testa femorale su quello del femore) (fig. 6) che dei rapporti fra di esse cioè dall’instabilità dell’articolazione (ossia la facilità alla fuoriuscita della testa femorale) fino alla vera e propria lussazione della testa femorale, ovvero la fuoriuscita dalla sua sede naturale . La varietà dei quadri clinici rispecchia la difficoltà nel definire la malattia. La definizione Displasia Evolutiva dell’Anca è stata ideata negli anni ‘90 per cercare di comprendere in un unico termine le tante forme sotto cui si presenta.
Si tratta di un insieme di anomalie sia della conformazione dell’articolazione dell’anca (ovvero l’acetabolo sul versante del bacino e la testa femorale su quello del femore) (fig. 6) che dei rapporti fra di esse cioè dall’instabilità dell’articolazione (ossia la facilità alla fuoriuscita della testa femorale) fino alla vera e propria lussazione della testa femorale, ovvero la fuoriuscita dalla sua sede naturale . La varietà dei quadri clinici rispecchia la difficoltà nel definire la malattia. La definizione Displasia Evolutiva dell’Anca è stata ideata negli anni ‘90 per cercare di comprendere in un unico termine le tante forme sotto cui si presenta.-
 Quali sono i fattori di rischio della DEA?
Quali sono i fattori di rischio della DEA?
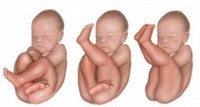
I principali fattori di rischio di sviluppare la DEA sono: la familiarità ovvero la presenza di familiari di 1° grado (genitori o fratelli) o al massimo di 2° grado (nonni, zii o cugini di primo grado) colpiti dalla malattia; l’appartenenza al genere femminile che risulta molto più colpito di quello maschile e la presentazione podalica del feto nell’utero (fig. 7).
Fig. 7
Quest’ultimo è il fattore di rischio più importante perché condiziona la posizione degli arti inferiori che rimangono chiusi e stesi, cosa che interferisce col normale sviluppo dell’acetabolo; questo avviene anche dopo la nascita, se il bambino viene fasciato n questo modo, come nella tradizione di alcuni popoli (fig.8).
Fig. 8
-
 E’ possibile fare diagnosi di DEA visitando il bambino?
E’ possibile fare diagnosi di DEA visitando il bambino?
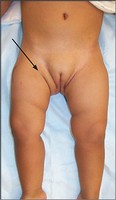
Sì, durante la visita medica è possibile ricercare alcuni segni che indicano la probabilità o la certezza di trovarci di fronte ad una DEA. Segno di probabilità sono: l’atteggiamento e la posizione asimmetrica degli arti inferiori (fig. 9),
Fig. 9
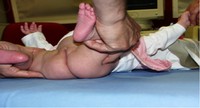
l’accorciamento di un arto (segno di Galeazzi) (fig. 10),
Fig. 10 - tratta dalla comunicazione del dott. G.Atti: 14°Convegno Pediatrico Congresso Nazionale di Pediatria Pratica Firenze 13 -14 Novembre 2009 "L’eco delle anche: una review"
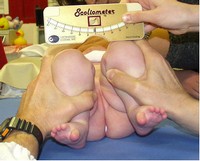
la minor apertura di un’anca rispetto all’altra. Segni di certezza sono le manovre di Ortolani e di Barlow per valutare la stabilità e la congruenza dell’articolazione. Le manovre di Ortolani e Barlow devono essere eseguite con tecnica precisa, possibilmente con il bambino tranquillo e rilassato ed è legata alla sensibilità ed esperienza dell’esaminatore. Consiste nell’ apprezzare con il tatto uno scatto quando la testa del femore supera il bordo acetabolare (fig. 11).
Fig. 11 - da G.Atti, com. citata, Firenze 2009
-
 A cosa serve l’ecografia?
A cosa serve l’ecografia?
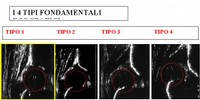
Oltre alla visita medica si possono utilizzare esami strumentali e fra questi l’ecografia rappresenta il più diffuso e il più utile nel neonato e nel lattante. Esistono diverse tecniche ecografiche per la diagnosi di DEA, il più conosciuto e utilizzato in Italia e in Europa è il metodo di Graf. Questo metodo consiste nell’eseguire una scansione con ultrasuoni della regione dell’anca che permette di visualizzare l’articolazione in un piano ben preciso e quindi sull’immagine ottenuta individuare il tipo di anca secondo la classificazione di Graf: dalla descrizione morfologica e da determinate misure angolari derivano ben 10 tipi ecografici che vanno dall’anca normale a quella lussata con l’intermezzo di forme progressivamente più alterate e di disallineamento sempre maggiore della testa femorale. Questi 10 tipi possono essere raggruppati in 4 tipi fondamentali: tipo 1 normale, tipo 2 displasico, tipo 3 sublussato e tipo 4 lussato (fig. 12).
Fig. 12
-
 A che età è conveniente eseguirla?
A che età è conveniente eseguirla?
Se il bambino non presenta nessun segno clinico di lussazione ma solo fattori di rischio, l’età più giusta per eseguire l’ecografia delle anche è intorno alla 6°-8° settimana di vita. In caso di rilievo di “segno dello scatto” positivo l’ecografia deve essere eseguita il prima possibile.
-
 Una prima ecografia normale, esclude la possibilità che la DEA possa presentarsi in seguito?
Una prima ecografia normale, esclude la possibilità che la DEA possa presentarsi in seguito?
Sì, nel caso le anche siano di tipo 1° di Graf, non è necessario controllarle ulteriormente a patto che il bambino sia esente da altre malattie o anomalie che possano creare uno squilibrio muscolare e quindi nel tempo si possa avere la progressiva perdita dei normali rapporti fra testa femorale e acetabolo, come ad esempio accade nella paralisi cerebrale infantile, soprattutto nelle forme più gravi dove il bambino non cammina.
-
 La radiografia ha un ruolo nella diagnosi?
La radiografia ha un ruolo nella diagnosi?
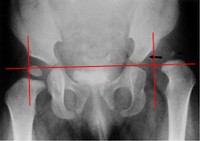
Certo! Pur non rappresentando il “gold standard” per la diagnosi precoce della DEA, può essere molto utile nel caso di lussazione vera della testa femorale, per confermare la risalita del femore al di fuori della sua sede naturale. Similmente la radiografia assume il suo valore quando lo perde l’ecografia, ovvero quando le dimensioni del nucleo di ossificazione della testa femorale “oscurano” il fondo aceta bolare impedendo la corretta valutazione dell’articolazione con gli ultrasuoni, sia nella diagnosi della DEA in un bambino già grande, che nei controlli dei bambini in terapia. (Fig. 13)
Fig. 13
-
 Come si cura la DEA?
Come si cura la DEA?
La terapia prevede diversi step di trattamento sempre più invasivi la cui scelta dipende dalla gravità della forma di DEA e dall’età del bambino. Alla nascita, eccetto i rari casi di lussazione irriducibile dell’anca, è sufficiente far assumere la posizione in flessione e apertura delle anche con presidi semirigidi, come il cuscino in neoprene del Modello Ferrara (Fig. 14).
Fig. 14 - da G.Atti, com. citata, Firenze 2009
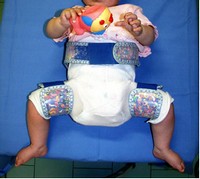
Man mano che ci si allontana dalla nascita diventa sempre più difficile sia riportare la testa femorale nella sua sede in modo stabile che ottenere la normale conformazione dei capi articolari atta a impedire ulteriori problemi. Nei casi più semplici, così come nel caso della displasia, può essere necessario utilizzare divaricatori a permanenza (Fig. 15)
Fig. 15
ma si può arrivare alla necessità di mettere il bambino in trazione (con pesi attaccati agli arti inferiori tramite cerotti) per diversi giorni (Fig. 16)
Fig. 16 - da G.Atti, com. citata, Firenze 2009
e quindi ricorrere ad apparecchi gessati comprendenti il bacino e le gambe (Fig. 17) o,Fig. 17 - da G.Atti, com. citata, Firenze 2009
nel caso in cui non si riesca a ridurre l’anca, potrebbe essere necessario rimettere in sede la testa femorale con un intervento chirurgico. Aumentando la distanza dalla nascita diventa anche più probabile avere “effetti collaterali” dalla terapia, il più grave e significativo dei quali è rappresentato dalla cosiddetta “necrosi post-riduttiva”, ovvero l’infarto, della testa femorale. Dopo la morte dei tessuti che compongono la testa del femore si ha la ricostruzione della stessa ma, a seconda dell’entità del danno riportato, questa potrà avvenire con una deformità proporzionalmente maggiore, a sua volta causa di disabilità e di artrosi precoce.
-
 Per quanto tempo si deve mantenere il divaricatore?
Per quanto tempo si deve mantenere il divaricatore?
La durata della terapia con divaricatore è molto variabile e dipende da diversi fattori. I più importanti sono l’età in cui si comincia la cura, la gravità della forma diagnosticata al bambino e l’aderenza alla terapia, cioè se chi si prende cura del bambino mette il divaricatore per le ore prescritte e nel modo giusto. Infatti ogni divaricatore deve essere utilizzato nel modo corretto ed è compito del medico insegnarne l’utilizzo efficacemente. In sintesi: prima si comincia, prima si finisce; quanto più la terapia viene eseguita nel modo corretto e più sarà breve ed efficace!
-
 Il bambino curato per DEA inizia a camminare all’epoca normale?
Il bambino curato per DEA inizia a camminare all’epoca normale?
Sì,se la diagnosi è stata precoce e quindi la terapia iniziata e terminata in modo che le normali tappe dello sviluppo psicomotorio possano essere rispettate. Viceversa se la diagnosi avviene in ritardo e la terapia sarà iniziata di conseguenza, è molto probabile che il bambino inizi a camminare in ritardo rispetto alla media dei suoi coetanei.