Urologia
Tumore alla prostata
La neoplasia prostatica rappresenta il tumore più frequente nel maschio e la seconda causa di morte per neoplasia negli uomini, dopo il tumore del polmone. Si stima che in Europa ogni anno vengono diagnosticati all’incirca 2,6 milioni di nuovi casi di carcinoma della prostata. In Italia, in media, si registrano circa 40.000 nuovi casi l’anno, con circa 7.800 decessi. Il rischio di sviluppare un tumore della prostata aumenta con l’aumentare dell’età. Più dell’80% dei casi di neoplasia prostatica, infatti, sono diagnosticati in pazienti di età superiore ai 65 anni ed il 94% dei decessi si verifica nello stesso gruppo di età. Nelle sue fasi iniziali, il tumore della prostata è totalmente asintomatico e non mostra alcun sintomo obiettivo che possa rappresentare un campanello d’allarme. Solo nei rarissimi casi in cui la diagnosi del tumore viene fatta in una fase molto avanzata, è possibile osservare alcuni sintomi specifici quali ostruzione al flusso urinario (a causa dell’invasione dell’uretra prostatica), sangue nello sperma o emospermia (a causa dell’invasione delle vescicole seminali) o dolori ossei dovuti alla presenza di metastasi ossee.
La diagnosi di neoplasia prostatica si basa sostanzialmente sul sospetto clinico dato da:
- Esplorazione digito-rettale (DRE)
- Dosaggio del PSA nelle sue tre frazioni (totale, libero e rapporto libero/totale)
- Risonanza magnetica multiparametrica
Tali elementi, combinati adeguatamente, pongono il sospetto clinico di neoplasia prostatica che dovrà essere però confermata tramite l’esecuzione di una biopsia prostatica transrettale o transperineale su guida ecografica o coadiuvata dalle immagini di risonanza magnetica mediante tecnica cognitiva o fusion.
Trattamento proposto:
Prostatectomia Radicale Laparoscopica
Definizione
Con il termine di prostatectomia radicale si intende l’intervento chirurgico che prevede l’asportazione in blocco della prostata e delle vescicole seminali con la successiva anastomosi della vescica con il moncone uretrale. Contestualmente all’asportazione della prostata e delle vescicole seminali si pùò effettuare una linfectomia pelvica cioè dalla asportazione dei linfonodi che drenano i linfatici dalla ghiandola prostatica. Può essere eseguito con varie tecniche: a cielo aperto (retropubica / perineale) o laparoscopiche (standard o robotica). L’ informativa che segue riguarda la procedura proposta, per la procedura laparoscopica standard, attualmente tecnica in uso presso il nostro centro. Non ci sono inoltre differenze nei risultati oncologici e funzionali tra le 3 tecniche in uso.
Indicazioni
In genere è ritenuto candidabile ad intervento di prostatectomia radicale, con intento curativo, il paziente con neoplasia prostatica clinicamente localizzata, con aspettativa di vita di almeno 10 anni e in condizioni generali soddisfacenti.
Lo scopo che l’intervento si propone è quello di rimuovere chirurgicamente tutto il tumore, consentendo la guarigione del paziente. Tuttavia occorre ricordare che, purtroppo, all’analisi istologica sul pezzo asportato in una significativa percentuale di casi il tumore risulta non essere confinato nella prostata o presentare margini di sezione positivi. In questi casi potrebbe rendersi necessaria una terapia complementare quale la radioterapia o la ormonosoppressione.
Strategie alternative
Per i tumori clinicamente localizzati della prostata il trattamento alternativo alla chirurgia è rappresentato dalla radioterapia, quest’ultima sotto forma di irradiazione esterna o di brachiterapia.
Intervento
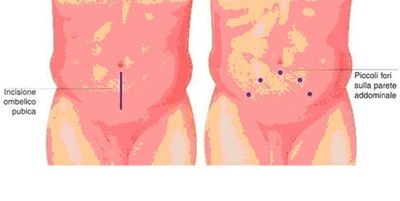
Avviene in anestesia generale. Ha durata di non meno di 2 ore. Vengono posizionate 5 porte laparoscopiche con il primo accesso con tecnica di Hasson periombelicale, si riproduce sostanzialmente la medesima procedura effettuata a “cielo aperto”, isolamento della vescica e della prostata, apertura dell’uretra, scollamento della prostata dal piano posteriore prerettale, con scollamento delle vescicole seminali, asportazione di prostata e vescicole dal collo vescicale, con successiva anastomosi eseguita su catetere vescicale, da mantenersi in situ circa 10 giorni, salvo complicanze, e asportazione del pezzo operatorio contenuto all’interno di un sacchetto attraverso laparoscopico ( endo bag). L’ escissione del blocco prostata + vescicole può esser seguito, dall’ asportazione delle linfoghiandole “regionali” (otturatorie + iliache). Al termine, si posizionano uno o due tubi di drenaggio ai lati della vescica, da mantenersi un numero variabile di giorni, valutato in base al decorso e alla loro attività.
NB: qualsiasi procedura laparoscopica, non è esente dal rischio generico di complicanze o problematiche intraoperatorie che consiglino la conversione in procedura a cielo aperto. Di ciò il/la paziente deve essere ben conscio/a, avallando preoperatoriamente questa eventualità.
Sequele
- Transitorie
- Edema dei genitali esterni: trattasi di gonfiore del pene e/o dello scroto, evidenziabile circa 3-4 giorni dopo l’ intervento. Esso è legato all’ esecuzione e all’ estensione della linfectomia, quantunque la sua insorgenza e la sua entità possano variare da soggetto a soggetto. E’ destinato a risolversi con la ripresa dell’ attività motoria, ma ciò può richiedere da 3 a 4 settimane.
- Incontinenza urinaria da sforzo/urgenza: immediatamente dopo la rimozione del catetere il paziente può avere difficoltà a trattenere le urine per discreti volumi di riempimento (urgenza) oppure a seguito di sforzi acuti, starnuti, riso, ecc. Mediante l’ esecuzione di esercizi di riabilitazione pelvi-perineale il paziente recupererà la continenza, in un tempo variabile (da alcune settimane a diversi mesi), anche in relazione a stadio clinico, età alla diagnosi, habitus corporeo. Una minima percentuale di pazienti, specie se di età avanzata o già sottoposti a chirurgia prostatica o radioterapia pelvica, può comunque non recuperare la competenza sfinteriale (vds. oltre).
B. Permanenti
- Impotenza sessuale: la procedura classica determina l’ interruzione del fascio vasculo-nervoso, adeso alla prostata, con conseguente perdita completa della funzione erettiva. In alcuni casi (tumore di basso grado, monolaterale in paziente di età inferiore ai 70 aa, esente da disfunzione erettiva prima dell’ intervento) è possibile eseguire una variante tecnica (nerve sparing), che permette di mantenere la potenza sessuale nel 50-70 % dei casi. Comunque la disponibilità di farmaci ed altri presidi chirurgici permettono ai pazienti di recuperare una vita sessuale attiva anche nei casi in cui non è possibile eseguire un intervento modificato.
Complicanze
La prostatectomia radicale è un intervento di chirurgia maggiore e come tale non è esente da potenziali complicanze. Il tasso di mortalità peri-operatoria, cioè quello che avviene nei trenta giorni susseguenti all’intervento chirurgico, varia dall’1 al 4,6%; mentre la mortalità operatoria è inferiore allo 0,5%.
Le complicanze dell’intervento di prostatectomia radicale si possono suddividere in tre gruppi:
1) intra-operatorie
- l’emorragia intra-operatoria che si verifica in meno del 10% dei casi con una perdita di sangue che mediamente non supera i 1.200/1.500 ml.
- perforazione della parete rettale viene riportata nello 0,1/0,2% dei casi; mentre le lesioni ureterali hanno un’incidenza variabile dallo 0,1 al 4,7%. La perforazione rettale se minima è riparata nel corso dell’intervento stesso; se la lesione rettale è di dimensioni più cospicue e la sola riparazione non da sufficienti garanzie, si è soliti confezionare una colostomia temporanea per permettere una più sicura guarigione
- lesioni ureterali: alquanto rare, necessitano per solito di un reimpianto dell’uretere in vescica.
2) post-operatorie precoci (fino a 30 giorni dopo l’intervento chirurgico, in genere non oltre il 5%)
- trombo-emboliche
- cardiovascolari
- infezioni di ferita
- imperfetta tenuta dell’ anastomosi uretro-vescicale: spesso associata ad ematoma dello scavo pelvico, si risolve prolungando il mantenimento in sede del catetere.
- linforrea o linfocele
- stenosi dell’anastomosi vescico-uretrale (solitamente trattabile per via endoscopica)
3) post-operatorie tardive (dopo 30 giorni dall’intervento chirurgico):
- incontinenza urinaria: nelle casistiche disponibili l’incidenza dell’ incontinenza totale varia dallo 0 al 12,5% dei casi.
Convalescenza
La convalescenza per questo tipo di intervento è di circa 20-30 giorni dalla dimissione.
Controlli
Di norma il primo controllo viene effettuato a distanza di 60 giorni dal’ intervento con una determinazione del PSA, un’esame di urine ed un’urinocoltura; mentre i successivi controlli, variabili da caso a caso, saranno programmati mediamente alla distanza di 3-6 mesi, in base all’ esito dell’ esame istologico.
Trattamenti post-operatori
Attualmente nella maggior parte dei casi operati la neoplasia risulta “organo-confinata”, cioè esente da sconfinamento all’ esterno della ghiandola; tale situazione, confermata da valori del PSA post-operatorio non superiore a 0,2 ng/ml, non richiede alcun trattamento supplettivo.
In caso di malattia ad “alto rischio” (grado biologico di “Gleason” superiore a 6 – margini chirurgici positivi o interessamento di strutture anatomiche viciniori) può essere necessario un trattamento radiante sul letto prostatico.
Qualora si rilevi invece una positività dei linfonodi la malattia potrà richiedere un trattamento ormonale da iniziarsi secondo indicazione medica.